HYBAU – Bauliche Hygiene
im Krankenhaus
In einer Serie mit dem BMUB präsentieren wir Projekte aus der Bauforschung. In Teil 37 geht es um Planungsempfehlungen für die bauliche Infektionsprävention in den Bereichen der Operation, Notfall- und Intensivmedizin
Die Hygiene in Gesundheitseinrichtungen spielt eine entscheidende Rolle beim Schutz der Menschen vor Infektionen und damit schwerwiegenden Krankheitsverläufen. In Krankenhäusern treffen bereits immungeschwächte Personen aufeinander und es können im Laufe des Aufenthaltes weitere Infektionserkrankungen entstehen. Seit Februar 2018 liegt eine kostenfreie Broschüre mit Planungsempfehlungen vor, wie baulich-funktionelle Abläufe im Krankenhaus hygienesicher optimiert, sinnvolle Materialien eingesetzt und dadurch neue Gebäudestrukturen effizient und nachhaltig gestaltet werden können. Sie wurde vom Bundesinstitut für Bau-, Stadt- und Raumforschung (BBSR) herausgegeben.
Gegenstand der Forschung
Jährlich werden in Deutschland ca. 19,1 Mio. Personen vollstationär behandelt [1]. Hiervon erkranken bis zu 500.000 Patienten an einer nosokomialen Infektion; etwa 10.000 Menschen versterben daran [2]. Daraus resultiert ein enormer personeller und volkswirtschaftlicher Schaden. Der infektiöse Hospitalismus wird u. a. auf mangelnde Hygiene und eine erhöhte Restverschmutzung auf Oberflächen, die im direkten und indirekten Kontakt zu Patienten stehen, zurückgeführt [3].
Zwischen 2014 und 2017 untersuchte ein interdisziplinäres Forschungsteam der TU Braunschweig und Charité Berlin, wie baulich-funktionelle Abläufe im Krankenhaus hygienesicher optimiert, sinnvolle Materialien eingesetzt und dadurch neue Gebäudestrukturen effizient und nachhaltig gestaltet werden. Beteiligt waren zudem Krankenhausträger, Hersteller medizinischer Geräte, Ausstatter und Planer.
Methoden
Die in dem Forschungsprojekt angewandten Methoden konnten die Anforderungen von hygienekritischen Bereichen und Details sowie Vorschläge zu Verbesserungen von Räumen und Abläufen in den Bereichen Operation, Notfallaufnahme und Intensivstation sinnvoll erfassen und bewerten. So wurden beispielsweise anhand einer breit angelegten Nutzerbefragung Anforderungen an hygienekritische Bereiche sowie Vorschläge zur Verbesserung von Räumen und Abläufen erfasst und bewertet.
Zudem wurde auch eine umfangreiche empirische Untersuchung der baulichen Parameter im Rahmen des KrankenhausInfektionsSurveillanceSystems (KISS) des Nationalen Referenzzentrum (NRZ) für Surveillance der Charité Berlin durchgeführt. An der Umfrage nahmen 621 deutsche Krankenhäuser teil. Ziel der Umfrage war, das vorhandene Wissen zur baulichen IST-Situation in Krankenhäusern zu sammeln, zusammenzufassen und kritisch zu bewerten.
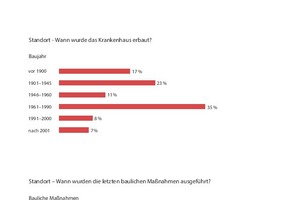
Die Umfrage ergab, dass 65,4 % der teilnehmenden Krankenhäuser im ländlichen Gebiet bzw. in Städten mit bis zu 100.000 Einwohnern, 16,9 % in Städten zwischen 100.000 und 500.000 Einwohnern und die restlichen 17,7 % in Städten mit über 500.000 Einwohnern liegen. Nach 2001 wurden, abhängig vom Baujahr, 71 % aller Krankenhäuser baulich wesentlich verändert (Abb. 2).
Mögliche hygienerobuste Planungsempfehlungen für Bau, Prozess und Material
Die aus der interdisziplinären Zusammenarbeit abgeleiteten Planungsempfehlungen bauen auf die im Forschungsprojekt durchgeführten Untersuchungen der Disziplinen Bau, Material und Hygiene auf. Mit diesen Empfehlungen können bei der Neu- oder Umplanung der Bereiche Operation, Notfallaufnahme und Intensivstation in Krankenhäusern die baulichen Strukturen so gestaltet werden, dass sie nachhaltig infektionspräventiv auf Patienten und Klinikmitarbeiter wirken können. Am Beispiel des Operationsbereichs (OP) soll im Folgenden dargestellt werden, wie die baulich-funktionale Gestaltung und der verbesserte Einsatz hygienesicherer Materialien die Hygiene in diesem Bereich unterstützen können.
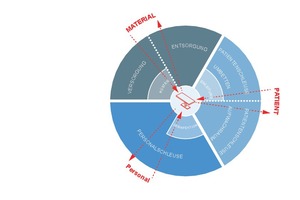
Wird bereits in der Planungsphase eines Krankenhauses berücksichtigt, welche Prozesse in einer OP-Einheit ablaufen, kann dies eine sinnvolle Raumplanung ermöglichen. Bisher werden nur wenige konkrete baulich funktionale Anforderungen an den OP gestellt, sodass diesem Defizit entgegengewirkt werden soll. Der invasive Eingriff am OP-Tisch steht im Zentrum einer jeden OP und stellt ein hohes Risiko der Infektionsübertragung dar. Eine separate räumliche Wegeführung für Klinikmitarbeiter, den Patienten und die Ver und Entsorgung des Materials sollte gewährleistet sein. Dabei ist zu beachten, dass die operationsnahen Bereiche eine höhere Hygienerelevanz haben als die operationsfernen (Abb. 1). Im OP-Raum sollten medizintechnische Geräte möglichst wenig Kontakt zum Boden haben und festinstallierte Geräte an der Decke befestigt werden. Zusätzlich sollten sich in diesem Raum so wenig Geräte bzw. Instrumente wie nötig befinden. Eine gesammelte externe Lagerung in der Nähe des OP-Raumes ist empfehlenswert. Dadurch wird zum einen die gründliche Reinigung gewährleistet und zum anderen werden hygienische Abläufe unterstützt. OP-Räume sollten in sich abgeschlossen sein und möglichst wenige, aber ausreichend dimensionierte Türen einschließlich Durchblickfenster haben. Dadurch werden Betriebsabläufe vereinfacht, die Kontrolle gewährleistet und hygienisches Handeln erleichtert. Es ist auf eine temporäre Abtrennbarkeit und die dadurch mögliche Isolierung von OPBereichen für Häuser mit einem
sehr heterogenen
OPSpektrum zu achten.
In Bezug auf den Materialeinsatz wurde u.a. das patientennahe
Bauteil Boden im OP-Bereich betrachtet und folgende Anforderungen definiert:
– Der Bodenbelag darf keine Gefahr für den Nutzer darstellen. Stürze und ähnliche Gefährdungen können durch eine entsprechende Rutschhemmung des Belages vermieden werden.
– Je härter ein Material ist, umso höher ist der Widerstand gegen permanente Verformungen wie Kratzer. Daher sollte eine ausreichende Kratzfestigkeit erzielt werden.
– Scheuerbeständigkeit beurteilt die Beständigkeit eines Materials gegen wiederholtes Reinigen, wobei aufgrund der hohen Reinigungsrate in OP-Räumen eine hohe Scheuerbeständigkeit anzustreben ist.
– Die Materialien sollten der hohen Belastung widerstehen, ohne wesentlichen mechanischen Abrieb/Abnutzung zu erfahren. Ein hoher Verschleißwiderstand ist aufgrund der hohen Belastung in OP-Räumen erforderlich.
– Die Materialien sollten flüssigkeitsdicht sein.
– Bodenbeläge sollten elektrisch (ab) leitfähig sein, um eine mögliche elektrostatische Entladung der elektronischen Geräte zu ermöglichen und somit deren Fehlfunktionen zu vermeiden.
– Die oberste Schicht eines Belages sollte gegen die Einwirkung von Desinfektionsmitteln beständig sein und seine Oberflächeneigenschaften beibehalten.
– Eine leichte Reinigbarkeit von Oberflächen ist essentiell für den OP-Raum. Neben unbeschädigten Oberflächen (keine Kratzer, Blasenbildung) und einem minimalen Fugenanteil ist eine geringe Rauheit empfehlenswert.
Fazit
Die Planung und Realisierung künftiger Klinikbauten könnte einen nennenswerten Beitrag zur Abwehr nosokomialer Infektionen leisten, wenn auf die Gestaltung hygieneoptimiert Gebäude- und Raumstrukturen größeres Augenmerk als bisher gelegt würde. Bei aller notwendigen Planung eines hoch komplexen und hygienerobusten Krankenhauses darf der Architekt neben der räumlichen Gestaltung die wichtigste Funktion von Gesundheitsbauten nicht vergessen, nämlich Krankheiten der Patienten zu erkennen, zu behandeln und im Idealfall zu heilen. Die Herausforderungen an die Architektur bleiben also bestehen.
Literatur
[1] Statistisches Bundesamt: Gesundheit – Grunddaten der Krankenhäuser. Wiesbaden: Destatis 2015
[2] Nationales Referenzzentrum für Surveillance von nosokomialen Infektionen: Deutsche Nationale PunktPrävalenzstudie zu nosokomialen Infektionen und AntibiotikaAnwendung. Stuttgart: Robert KochInstitut 2011
[3] Knoll, K.H.: Hygiene in Gesundheitseinrichtungen. Stuttgart 2000